Глава 62
ПЕЧЕНОЧНАЯ НЕДОСТАТОЧНОСТЬ
Р. В. Ван Дайк, Дж. Г. Фитц, Дж. Р. Лейк, Б. Ф. Шаршмидт (Rebecca W. Van Dyke, J. Gregory Fitz, John R. Lake, Bruce F. Scharschmidt)
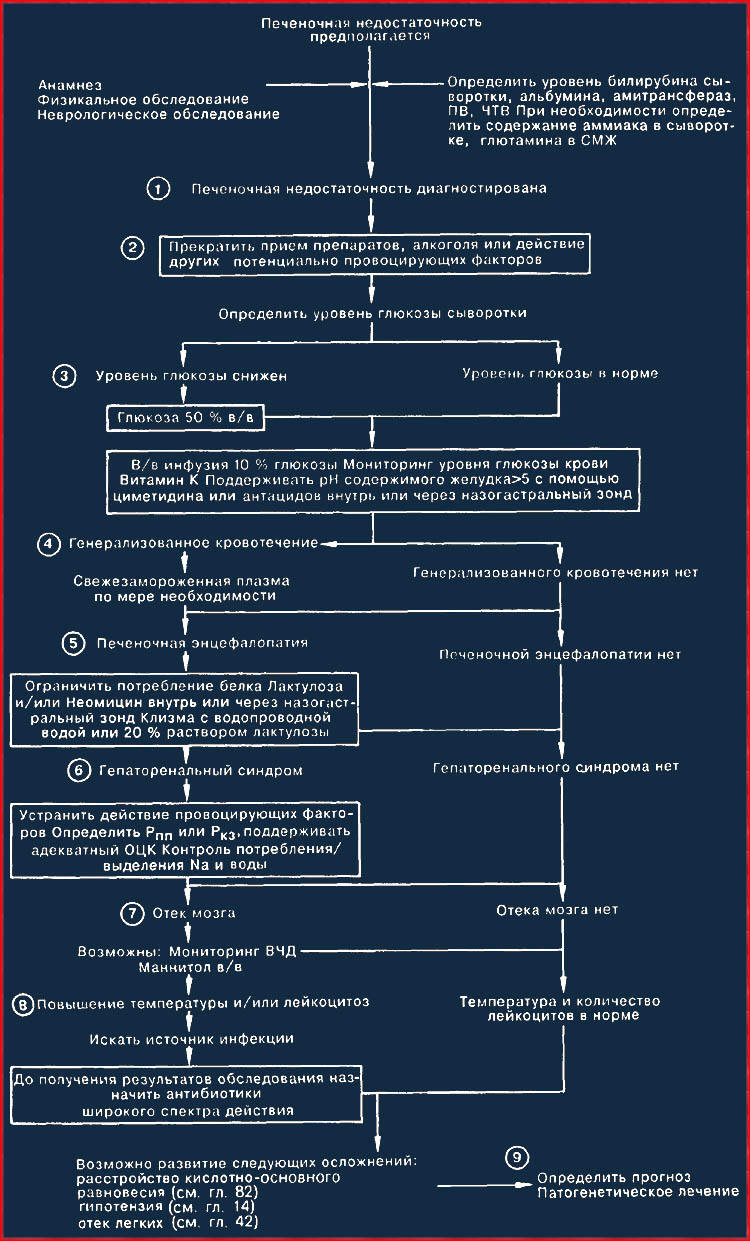
1. Печеночная недостаточность может наступить в результате хронического или острого заболевания печени [молниеносная печеночная недостаточность (МПН), как правило, развивается вследствие вирусного гепатита или действия гепатотоксинов и лекарственных препаратов]. Характерными чертами этого состояния являются признаки повреждения паренхимы печени (повышение уровня трансаминаз в сыворотке), признаки печеночной недостаточности (увеличение протромбинового времени, гипогликемия, гипербилирубинемия, гипоальбуминемия), а также гепатаргия (угнетение сознания, астериксис, повышение аммиака крови и уровня глутамина в СМЖ). Гепатаргию следует дифференцировать от состояний со спутанным сознанием вследствие травмы, инфекционного заболевания, отравления лекарственными препаратами, а также от метаболических расстройств, возникших на фоне заболевания печени. Некоторые расстройства (пункты 3,4,7) при МПН возникают чаще, чем при хронической печеночной недостаточности, и часто развиваются быстро и одновременно; лечение в ОИТ показано каждому больному с МПН.
2. Не существует специфической терапии при печеночной недостаточности; однако ясно, что следует прекратить прием потенциально токсичных препаратов и алкоголя. Провоцирующие факторы могут вызвать развитие осложнений, особенно у больных с хронической печеночной недостаточностью; устранение подобных факторов является важной составной частью лечения.
3. МПН часто осложняется гипогликемией. Всем больным показаны в/в инфузии 10% глюкозы; необходим постоянный динамический контроль уровня глюкозы крови, так как для поддержания нормогликемии может потребоваться инфузия более концентрированных растворов глюкозы.
4. В печени синтезируются многие факторы свертывания, поэтому у больных с печеночной недостаточностью, особенно МПН, могут наблюдаться глубокие расстройства коагуляции. Показано введение витамина К, хотя это редко приводит к ликвидации коагулопатии. ПВ и ПТВ являются хорошими индикаторами функции печени; следует регулярно определять эти показатели. Заместительная терапия факторами свертывания свежезамороженной плазмы требуется лишь при наличии значительного кровотечения. При МПН чаще всего встречаются желудочно-кишечные кровотечения, нередко вследствие стрессового гастрита, поэтому в качестве профилактической меры следует поддерживать внутрижелудочный рН выше 5 путем в/в введения циметидина или ежечасным введением антацидов через назогастральный зонд.
5. Лечение гепатаргии требует устранения усугубляющих факторов (белка, дегидратации, седативных препаратов, гипокалиемии), ограничения или прекращения приема белка (следует вводить ежедневно 1400 калорий в углеводах), введения лактулозы и/или неомицина (перорально или через назогастральный зонд), а также клизм с водой или 20% лактулозой в клизме либо назначения слабительных.
6. Гепаторенальный синдром (ГРС) со снижением экскреции соли и воды нередко встречается при хронической или острой печеночной недостаточности. Усугубляющими факторами является введение нестероидных противовоспалительных препаратов, дегидратация, а также повышение диуреза. Развернутый синдром выражается олигурией, снижением натрия мочи менее 10 ммоль/л, а также азотемией у больного с адекватной гидратацией. Поддерживающее лечение заключается в мониторинге водно-электролитного баланса больного (для того чтобы отличить выраженное снижение ОЦК от ГРС требуется определение давления в правом предсердии, Рппр, либо легочного капиллярного давления заклинивания Ркз), а также в поддержании соответствия поступления натрия и воды их потере. Диализ используется редко, так как почечная недостаточность сама по себе редко бывает основной причиной смерти этих больных.
7. Отек мозга с его заклиниванием нередко осложняет МПН. Некоторым больным требуется мониторинг внутричерепного давления с в/в введением маннита при увеличении давления свыше 30 мм рт. ст.
8. Больные с печеночной недостаточностью весьма чувствительны к бактериальным инфекциям, возможно, частично вследствие дефицита комплемента; поэтому необходим тщательный уход за легкими и кожей, а также безусловная стерильность используемых катетеров. Появление лихорадки или лейкоцитоза должно стимулировать интенсивный поиск очага инфекции и немедленное лечение.
9. Кратковременный прогноз МПН неудовлетворительный; общая смертность достигает 50-80%; тщательный уход и интенсивное поддерживающее лечение повышают выживаемость. Нередко возможен кратковременный успех при лечении осложнений хронической печеночной недостаточности. Долговременный прогноз считается отличным для больных, переживших МПН, так как полная регенерация печени происходит без остаточного ее повреждения; в то же время прогноз неутешителен у больных с хроническим печеночным заболеванием.
